Contributo originale a cura di Annalisa Tirelli
I neonati late preterm (LP), nati tra 34+0 e 36+6 settimane di gestazione, rappresentano circa il 10% di tutti i nati e più del 75% del numero totale dei pretermine, spesso considerati al pari dei neonati a termine a causa del peso alla nascita frequentemente al di sopra dei 2.500 grammi, soglia di peso dei low birth weight. Soltanto nel 2005 il National Institute of Child health and Human Development, li definì “late preterm” proprio per evidenziare la loro condizione di prematurità, indipendentemente dalle caratteristiche ponderali.
Scarica l’articolo in formato .pdf (380 kb)
- Il neonato LP può presentare una aumentata morbilità neonatale (ipoglicemia, iperbilirubinemia, distress respiratorio, apnee, problemi di alimentazione ) da immaturità biologica e metabolica, con tassi di mortalità neonatale e infantile piu’ elevati rispetto ai nati a termine
- E’ presente una vulnerabilità’ neurologica rispetto ai neonati a termine , con rischio di sviluppare problemi psico – attitudinali nelle varie età dello sviluppo
- I neonati LP presentano una architettura polmonare di tipo fetale a causa della maturazione degli alveoli polmonari che avviene dopo la 36° sett. gestazionale – da cui distress respiratorio (rischio almeno di 8 volte maggiore) e apnee rispetto ai neonati a termine e di Sudden Infant Death Syndrome (SIDS)
- Disturbi endocrino – metabolici: alimentari (in particolare mancata coordinazione fra suzione e deglutizione, immaturità delle funzioni peristaltiche e sfinteriali) ; ittero, ipoglicemia, ipocalcemia.
- vulnerabilita’ alle infezioni nel primo mese di vita circa 5 volte piu’ frequenti
Le cause sono costituite da :
- Maggiori rischi di parti pretermine in gravidanze multiple aumentate per la diffusione della procreazione assistita
- Aumento dei tagli cesarei nelle gravidanze a rischio condotti proprio tra la 34+0 e 36+6 settimane gestazionali.
- Età materna avanzata
- Malformazioni congenite
- Rottura prematura delle membrane
- Infezioni e gestosi
- Diabete materno
- Cause ignote
Lo studio pilota è stato condotto in un periodo di sei mesi da marzo 2014 a settembre 2014, in collaborazione con il Centro nascite Nuovo Ospedale di Sassuolo e Pediatria di base di Reggio Emilia : è stata svolta una attività di valutazione e trattamento manuale osteopatico (OMT) su n° 19 neonati late preterm come STUDIO PRELIMINARE per indagare l’utilità e i positivi effetti del OMT sulle sintomatologie neurovegetative più frequenti di questi piccoli pazienti.
Materiali e metodi
Il piano di trattamento si è svolto nell’arco di 6 mesi. Sono stati trattati neonati da 0 a 4 mesi , non ospedalizzati ; il trattamento si è svolto ambulatoriamente, non vi era contemporanea somministrazione di farmaci.
Al tempo 1 ( T1 ) è stata eseguita valutazione pediatrica, valutazione osteopatica e compilata una griglia sintomatologica.
Il trattamento osteopatico si è svolto in 8 sedute a frequenza settimanale per il primo mese, poi ogni 15 gg, quindi una seduta per il follow-up dopo tre mesi rispetto all’ultima seduta.
Al tempo 2 ( T2 ) è stata fatta di nuovo la valutazione osteopatica e compilata la griglia sintomatologica di fine trattamento.
L’85% dei pazienti ha terminato il ciclo di trattamento.
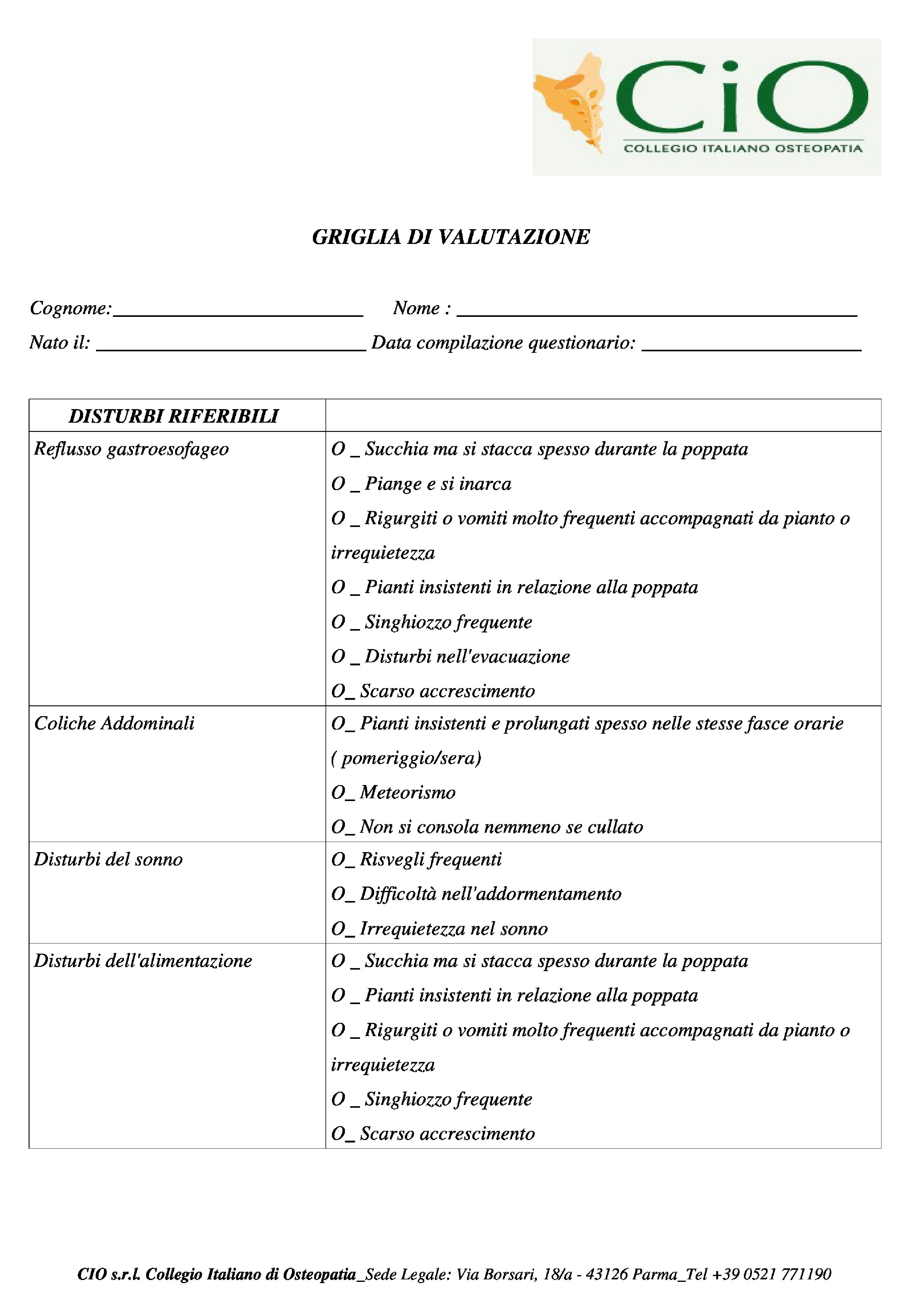
Griglia di valutazione |
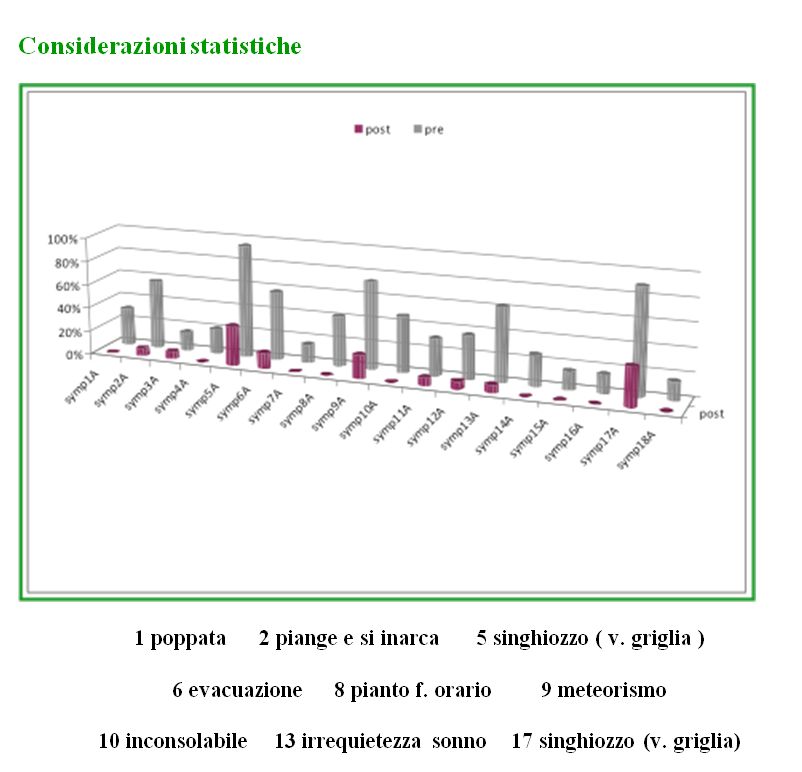
Considerazioni statistiche |
|
|
|
Considerazioni osteopatiche |
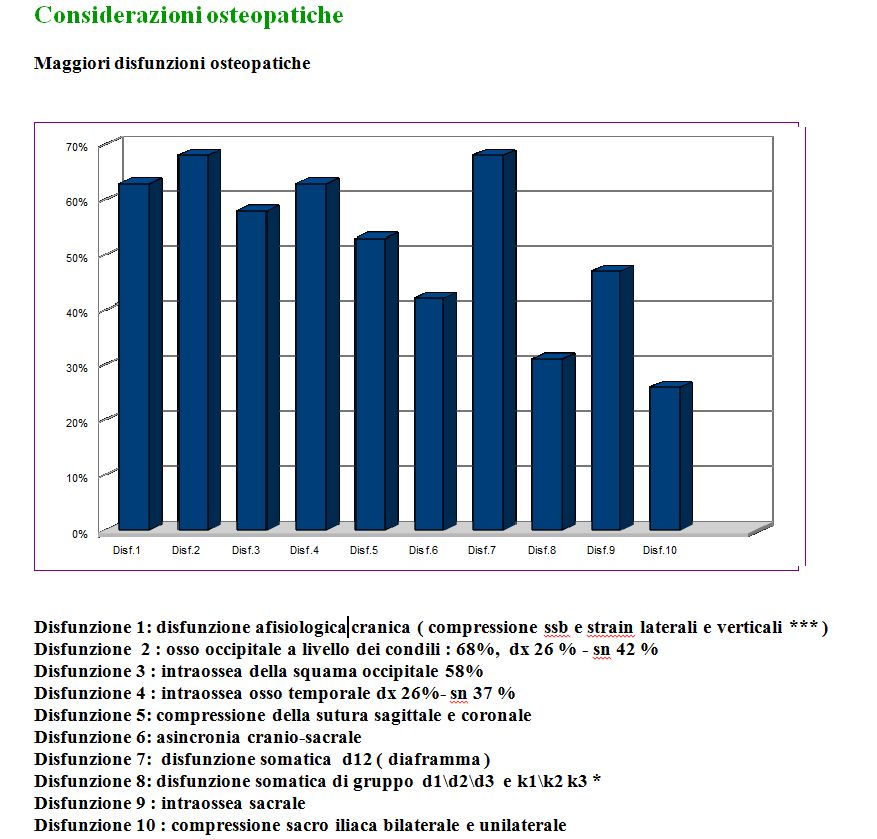
Maggiori disfunzioni osteopatiche (scarica grafico 2 ingrandito)
|
| Disfunzione 1: disfunzione afisiologica cranica ( compressione ssb e strain laterali e verticali *** )
Disfunzione 2 : osso occipitale a livello dei condili : 68%, dx 26 % – sn 42 % Disfunzione 3 : intraossea della squama occipitale 58% Disfunzione 4 : intraossea osso temporale dx 26%- sn 37 % Disfunzione 5: compressione della sutura sagittale e coronale Disfunzione 6: asincronia cranio-sacrale Disfunzione 7: disfunzione somatica d12 ( diaframma ) Disfunzione 8: disfunzione somatica di gruppo d1\d2\d3 e k1\k2 k3 * Disfunzione 9 : intraossea sacrale Disfunzione 10 : compressione sacro iliaca bilaterale e unilaterale |
|
Indicazioni di trattamento osteopatico |
| Premesso che ogni paziente è un caso a sé , si danno comunque indicazioni sulla tipologia di trattamento effettuato: |
- Approccio fluidico per ripristino fisiologico della potency specialmente se i piccoli pazienti iniziavano il percorso subito dopo la data di dimissione ospedaliera
- Drenaggio dei seni venosi assai prezioso per ripristinare la mobilità fisiologica inerente soprattutto in casi di forti compressione della ssb e suturali ( Center S. )
- Direzione dei fluidi , v-spread e molding craniale per ridurre le intraossee e le zone di maggior densità e restrizione
- Unwinding: srotolamento fasciale nel senso della facilitazione e rivalutazione della parte craniale con quella sacrale
- Drenaggio linfatico globale molto utile sia nelle stasi viscero\organiche sia per rilanciare la risposta immunitaria più carente in questi neonati
- Diaframmi
- Le prime sedute, specialmente nei neonati appena dimessi , sono state piuttosto complesse e difficoltose; i bambini, per portare a termine la seduta osteopatica, dovevano essere tenuti in braccio alla mamma oppure allattati al seno. Anche la Dr.ssa Viola Frymann, in “COLLECTED PAPERS”, consiglia di affrontare l’irrequietezza del neonato( maggiore nel prematuro) con questa modalità.
- In questi 6 mesi si è ammalato solo un bambino .
Conclusioni
Uno studio iniziale, effettuato su un campione di pazienti relativamente piccolo con esiti così promettenti, ci convince a ripartire con un secondo protocollo che possa coinvolgere un gruppo più numeroso di neonati LP.